16 Dic HERNIA DISCAL Y DOLOR LUMBAR ¿ES REALMENTE EL PROBLEMA?
Si has padecido alguna vez dolor lumbar sería interesante que prestaras atención. Seguramente has visitado a tu médico y éste ha decidido realizarte una RMN( resonancia magnética)
Imagen de medspine.es
Generalmente se ha asociado tener una prueba de imagen con hallazgos positivos o lesiones anatómicas ( hernias discales, protusiones, artrosis facetaria, perdida de altura del disco etc..) con la causa de tu dolor. Pues tengo buenas noticias para ti, esto no funciona así. Muchos pacientes están excesivamente preocupados porque en esa imagen se vea un «disco estrujado» y que ese sea el origen de todos sus males. Como profesionales sanitarios debemos informar correctamente al paciente sobre los posibles hallazgos que puedan aparecer y ser muy cautos en la comunicación que empleamos para comentar dichos hallazgos.
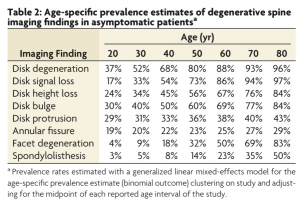
Debes saber que, en muchas ocasiones, esos cambios se observan en pacientes sanos y sin dolor. Aquí te dejamos una imagen de la revista spine para que veas la proporción de personas sanas a las que se le encontraron estos signos de degeneración.
A este otro estudio deberíamos de prestarle la atención que requiere. Sus conclusiones son contundentes: «la mayoría de los casos no precisan de un uso precoz de las pruebas de Resonancia Magnética…. los efectos iatrogénicos del uso precoz de pruebas de imagen provocan más discapacidad e incrementan los costes médicos y las cirugías innecesarias»
Como conclusión y para que lo entiendas con un lenguaje llano: a los 30 años, 1 de cada 2 personas van a tener una degeneración discal sin síntomas, a los 50 años, el 80% de personas van a tener una degeneración discal, al igual que vamos a tener canas y arrugas, es un proceso natural ¿ Estás más tranquilo ahora?
También tenemos que aclarar que, en alguna ocasión, las imágenes corresponden con la lesión exacta del paciente y con la historia natural del proceso patológico. De aquí la importancia de una buena anamnesis, historia clínica y evaluación exhaustiva por parte del Fisioterapeuta y Médico de los pacientes que pueden ser susceptibles de patología grave( 1-2% en caso de dolor lumbar) y requieran pruebas de imagen de manera urgente. Este examen minucioso también determinará si el paciente pudiera ser beneficiado de un tratamiento de fisioterapia.
Por otro lado, debes saber que cada vez hay más pruebas de que factores como el trastorno del sueño, los altos niveles de estrés sostenido, el estado de ánimo depresivo y la ansiedad son fuertes predictores de dolor lumbar (LBP).(Peter O´Sullivan, 2014)
Esto pone de manifiesto la creciente evidencia del papel que el estilo de vida y los factores emocionales negativos juegan en la sensibilización de las estructuras del raquis a través del sistema nervioso central y la desregulación del eje hipotalámico-hipofisario-adrenal. Esto puede reflejar clínicamente como en pacientes que se presentan con dolor lumbar agudo, informando altos niveles de dolor, angustia y protección muscular asociados con un desencadenante «menor» mecánicamente hablando.
También es de vital importancia recalcar que los pensamientos negativos acerca de LBP son predictivos de la intensidad del dolor, los niveles de discapacidad y absentismo laboral, así como la recidiva o recaída de dicho dolor. Percepciones que incrementan de forma independiente la discapacidad y deterioran la recuperación en un episodio de LBP están teniendo una perspectiva de futuro negativa (por ejemplo, «sé que esto irá a peor»),creyendo que “el dolor es igual al daño «y que ciertos movimientos deben ser evitados( actitud de miedo-evitación).
Que quede bien claro «DOLOR NO ES IGUAL A DAÑO EN UN TEJIDO», como diría Ramachandran «El dolor es una opinión del cerebro». Si quieres cambiarlo modifica la opinión que tienes hacia el dolor.
Es muy complejo hablar de dolor( yo no me atrevo) pero puedo estar seguro, al 100%,que se origina en tu cerebro, sin dudarlo. Tú lo sientes en tu cuerpo, aunque no tengas esa parte. Piensa en los amputados y su famoso miembro fantasma.No tienen una pierna, por ejemplo, pero les pica el tobillo amputado ¿Curioso no? ¿Te habías parado a pensarlo alguna vez? Es en tu cerebro donde nace esa «experiencia o sensación dolorosa y desagradable». ¿Por qué no miras tu dolor como un amigo? En realidad te esta avisando de que algo no funciona bien, te está avisando que no muevas ese tobillo inflamado, te está avisando que vayas al Fisioterapeuta, al médico, te está diciendo,DESCANSA.
Estos comportamientos pueden resultar en una carga anormal de las estructuras espinales sensibilizadas, alimentando un círculo vicioso de dolor (dolor lumbar, miedo al dolor, temor a la caída, experiencias previas, menor estatus funcional, disminución de la calidad de vida, etc..)
Muchas de estas percepciones a veces tienen sus orígenes de los profesionales sanitarios, destacando el papel crítico que desempeñan en la comunicación con el paciente en personas con dolor lumbar.
Tradicionalmente, el reposo en cama ha sido aconsejado para el dolor lumbar. A día de hoy, y con estudios científicos delante, es lo peor que puedes hacer.El paciente debe permanecer lo más activo posible y continuar o reanudar gradualmente sus niveles normales de actividad.
Es aquí cuando la valoración del FISIOTERAPEUTA y un DIAGNOSTICO FISIOTERAPÉUTICO para abordar a este tipo de pacientes, desde una perspectiva de las alteraciones del movimiento y el ejercicio terapéutico específico e individualizado, cobra su máximo esplendor. Nos interesa como te mueves y como se modifican tus síntomas en función de tu actividad diaria.
No cabe duda,que la Fisioterapia debe ser una de las opciones de tratamiento para disminuir los síntomas e incapacidad de esta patología, permitiendo que el paciente pueda seguir su actividad normal. En ocasiones es necesario el trabajo multidisciplinar con otros profesionales sanitarios.
«NO somos resonancias, ni radiografías, SOMOS PERSONAS»
Como siempre, vuestros comentarios serán bienvenidos.
Francisco Monteagudo Marín
Fisioterapeuta-Osteópata.
REFERENCIAS
Maher C et al.Non-specific low back pain. Lancet 2016
Peter O´sullivan, Ivan Lin. Acute low back pain. Beyond drug therapies. 2014
Webster BS, Cifuentes M. Relationship of early magnetic resonance imaging for work-related acute low back pain with disability and medical utilization outcomes. J Occup Environ Med. 2010



Pingback:NOVAfisium | LA IDENTIDAD, LA ESENCIA Y LA IDENTIFICACIÓN DEL FISIOTERAPEUTA: EL MOVIMIENTO
Escrito a las 21:53h, 26 junio[…] Creo que no tengo que decir qué, hoy día sabemos que la lesión de un cierto tejido o daño estructural, en muchas ocasiones, no se correlaciona con los síntomas del paciente. Para saber al más al respecto te recomiendo esta entrada https://www.novafisium.com/2016/12/16/hernia-discal-y-dolor-lumbar-es-realmente-el-problema/ […]